- تاریخ درج : ۲۳ خرداد ۱۳۹۶
- تعداد بازدید: 26363
- نویسنده : دکتر محسن مردانی کیوی
-
مقدمه
در اين کمربند شانه اي که اندام فوقاني را به تنه وصل مي کند از به هم پيوستن استخوانهاي بازو، کتف و ترقوه به وجود مي آيد. عمده حرکات از مفصل گلنوهومرال است ولي مفاصل اسکاپولو توراسيک، آ کروميوکلاويکولار و استرنوکلاويکولار نيز به ميزان کمتري در حرکات اين ناحيه نقش دارند. بطور مثال حرکت دور کردن شانه (Abduction) به نسبت دو به يک در مفاصل گلنوهومرال و اسکاپولو توراسيک انجام مي شود.
مفصل شانه از نوع مفاصل گوي و کاسه بوده و با توجه به کم عمق بودن حفره گلنوئيد، حرکت زیاد مفصل و شل بو دن نسبی کپسو ل مفصلي ، مفصل شانه ناپايدارترين مفصل بدن مي باشد. درواقع دررفتگي اين مفصل به صورت حاد يا مکرر بيش از هر مفصل ديگر ديده مي شود. در مجموع بيماريهاي ناحيه شانه عمدتاً مربوط به نسوج نرم اطراف مفصل (عضلات، تاندونها، رباطها ...) مي باشند و استئوآرتريت شانه به مراتب ناشايعتر از استئوآرتريت ساير مفاصل اندام تحتاني و حتي اندام فوقاني مي باشد (شکل).
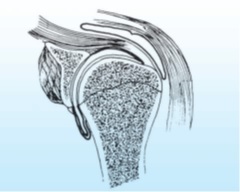
شکل: آناتومي مفصل شانه و نسوج نرم مجاور آن
عضلاتي که در ناحيه کمربند شانه اي وجود داشته و نقش مهمي در حفظ پايداري و حرکت شانه دارند عبارتند از :
ملاحظات تشريحي
* حرکات شانه به نسبت دو به يک در مفاصل گلنوهومرال و اسکاپولوتوراسيک انجام مي شود .
* مفصل شانه ذاتاً ناپايدار بوده و ثبات آن وابسته به عضلات و رباطهاي اطراف مفصل است .
* عضلات کلاهک چرخاننده و عضله دلتوئيد مهمترين نقش را در حرکات شانه به عهده دارد .
گروه اول - عضلات کلاهک چرخاننده: (Rotator Cuff) شامل سوپراسپنياتوس، اينفراسپيناتوس، ساب اسکاپولاريس و ترس مينور مي باشند. اين عضلات علاوه بر نقشي که هر يک از آنها در حرکات شانه به عهده دارند، مجموعاً تاندونهاي آنها در انتها يکي شده و همچون کلاهکي مفصل شانه را در بر مي گيرند و سپس به استخوان بازو مي چسبند. اين کلاهک وتري باعث افزايش ثبات مفصلي مي شود .
گروه دوم عضلات بزرگ کمربند شانه اي : شامل دلتوئيد، پکتوراليس ماژور، ذوزنقه اي، ترس ماژور، لاتيسيموس دورسي و دوسر بازويي هستند. اين عضلات انجام حرکات شانه را در جهات مختلف پس از ثابت شدن سر استخوان بازو توسط عضلات گروه اول به عهده دارند. عضله دلتوئيد قويترين و مؤثرترين عضله شانه بوده و فلج آن باعث ناتواني غيرقابل جبران شانه خواهد شد. عضله دوسر بازو داراي دو سر کوتاه و بلند مي باشد. سر بلند آن باتوجه به موقعيت تشريحي (عبور از داخل مفصل) و نقش عملکردي آن ( کمک به بالا بردن قدامي شانه، پايين کشيدن سر استخوان بازو) داراي اهميت باليني زيادي است .
گرفتن شرح حال
مهمترين شکايات بيماران درد ٬ محدوديت حرکت ٬ احساس ناپايداري، ضعف و بالاخره تغيير شکل شانه است .
درد : اينکه درد در چه وضعيتي به وجود مي آيد يا تشديد مي شود ٬ کيفيت آن چگونه است (ممکن است درد تيز ٬ مبهم يا ضرباني باشد) و آيا بيمار را از خواب بيدار مي کند از نکات مهمي است که حتماً بايد پرسيده شود. همچنين محل دقيق درد و انتشار آن مي تواند کمک کننده باشد. به طور مثال درد ناشي از آرتروز و يا ديسکوپاتي گردن ممکن است در ناحيه کتف يا شانه احساس شود .
ناپايداري مفصل در فرم خفيف )نيمه دررفتگي ( مي تواند با شکاياتي نظير درد مبهم، احساس خالي کردن مفصل، صداي غيرطبيعي يا احساس برق گرفتگي بروز کند .
احساس ناپايداري : اين حالت ممکن است به صورتهاي مختلفي توسط بيمار بيان شود؛ مانند احساس خالي شدن شانه، صداي غيرطبيعي، حالتي مانند برق گرفتگي و غيره . لازم به ذ کر است حالات فوق معمولاً به علت نيمه دررفتگي Subluxation) ) مفصل شانه به وجود مي آيند. به علاوه بيمار ممکن است از دررفتن کامل مفصل که به صورت مکرر رخ مي دهد شکايت داشته باشد .
معاينه شانه
براي معاينه شانه، بيمار بايد برهنه باشد به نحوي که بتوان هر دو شانه و کتف را با هم معاينه نمود .
مشاهده : با مشاهده دقيق و مقايسه شانه ها مي توان مواردي چون آتروفي عضلاني، تورم و تغيير شکل را مشاهده نمود. براي مشاهده آتروفي عضلات سوپرا و اينفرا اسپيناتوس بيمار بايد روي صندلي بنشيند و معاينه کننده پشت بيمار بايستد .
لمس : با توجه به اينکه در ناحيه شانه عناصر تشريحي مختلفي ممکن است خاستگاه درد باشند لمس دقيق با نوک انگشت مي تواند در تشخيص محل حدا کثر حساسيت و در نتيجه تشخيص بيماري بسيار کمک کننده باشد. برجستگي بزرگ استخوان بازو، ناودان دوسري ، مفصل آ کروميوکلاويکولار و زائده آ کروميون به راحتي قابل لمس مي باشند .
معاينه شانه
* در معاينه شانه علاوه بر مشاهده، لمس و بررسي دامنه حرکات تستهاي باليني خاصي براي تشخيص صدمات تاندونهاي کلاهک چرخاننده و ناپايداريهاي شانه وجود داردکه بايد در همه موارد مورد بررسي قرار گيرند .
* هر دو شانه بايد همزمان مورد معاينه قرار گيرند .
ا گر بخواهيم کليه حرکات شانه را به سرعت معاينه کنيم مي توانيم از بيمار بخواهيم ابتدا دست همان سمت را بر روي کتف مقابل بگذارد. با اين کار حرکات فلکسيون ٬ اددا کسيون و چرخش به داخل بررسي مي شود. سپس بيمار دستش را به پشت سر مي رساند. اين کار حرکات ابدا کسيون ٬ ا کستانسيون و چرخش به خارج را ارزيابي مي کند (شکلA وB ).
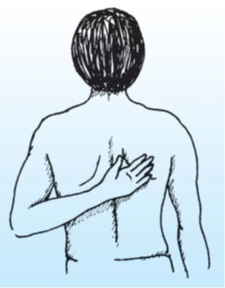
شکل A قرار دادن پشت دست همان سمت بر روي کتف مقابل
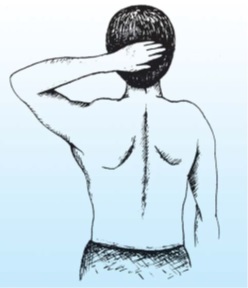
شکل B قراردادن پشت دست همان سمت در پشت سر
*مهمترين حرکت شانه بالا آوردن قدامي است که ترکيبي از ابدا کسيون و فلکسيون Elevation) (Forward مي باشد.
به چند تست باليني اختصاصي نيز در اينجا اشاره مي شود .
علامت و تست گير کردن : ( Impingement Sign & Test)
بالا آوردن اندام در وضعيت فلکسيون و مختصر ابدا کسيون شانه بعد از 90 درجه باعث ايجاد درد مي شود )شکل). اين علامت مي تواند دليل بر التهاب يا پارگي در تاندونهاي کلاهک چرخاننده باشد. تکرار اين عمل چند دقيقه پس از تزريق ماده بي حس کننده موضعي در فضاي زير زائده آ کروميون تستگير کردن ناميده مي شود. در صورتي که با اين کار درد مريض از بين رفت تشخيص فوق تأييد مي شود .
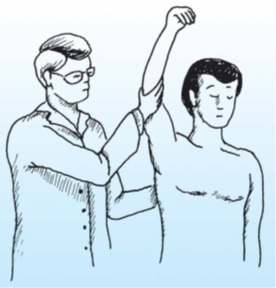
شکل :علامت و تست گير کردن
علامت نگراني (Apprehension Sign) : بيمار مي نشيند و معاينه کننده اندام فوقاني را در وضعيت 90 درجه ابدا کسيون و چرخش به خارج از مفصل شانه نگه داشته و از پشت فشار مختصري به مفصل شانه وارد مي کند. احساس ترس و نگراني از دررفتن مفصل و يا درد مي تواند دال بر وجود ناپايداري قدامي در شانه باشد (شکل).
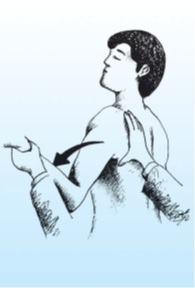
شکل : علامت نگراني
راديوگرافي : اگرچه در بسياري از موارد انجام يک راديوگرافي روبرو کافي است ولي بايد دانست براي تشخيص بعضي ضايعات شانه انجام راديوگرافيهاي بخصوصي ضرورت پيدا مي کند. مثلاً دررفتگي خلفي شانه ممکن است در راديوگرافي روبرو قابل تشخيص نباشد و فقط با انجام يک راديوگرافي نيمرخ يا زيربغلي (Axillary View) مي توان آن را تشخيص داد. به علاوه براي تشخيص ضايعات نسج نرم از قبيل پارگيهاي تاندونهاي کلاهک چرخاننده از روشهاي تصويربرداري مانند MRI يا آرتروگرافي شانه (عکسبرداري با تزريق ماده حاجب به داخل مفصل) استفاده مي شود .
تصويربرداري شانه
* انجام راديوگرافي نيمرخ شانه (تصوير زيربغلي) براي تشخيص بعضي از ضايعات مانند دررفتگي خلفي مفصل شانه ضروري است .
* براي تشخيص صدمات نسج نرم مانند پارگيهاي تاندوني و غيره از عکسبرداري با ماده حاجب يا MRI انجام مي شود .
ناهنجاريهاي مادرزادي
شايعترين ناهنجاري مادرزادي شانه ٬ بالا بودن مادرزادي استخوان کتف است که بيماري نادري بوده و در فصل ارتوپدي اطفال مختصراً به آن اشاره مي شود .
بيماريهاي وترعضله دوسربازو
تورم وتر عضله دوسر بازو Tenosynovitis
وتر سر بزرگ عضله دوسر ٬ درون ناودان دوسر استخوان بازو قرار دارد و گاه در اثر فعاليت شديد (مثلاً در تنيس بازان ) دچار درد و تورم مي شود. در افراد مسن اين ناحيه بيشتر ناشي از تغييرات دژنراتيو وتر است . اين بيماري بيشتر در افراد 30 تا 40 ساله ديده مي شود و به صورت درد در ناحيه ناودان دوسري استخوان بازو بروز مي کند که با چرخش ساعد به بيرون شدت مي يابد .
درمان
کاهش فعاليت ٬ گرم کردن محل دردنا ک ٬ و تجويز داروهاي ضد تورم غالباً باعث تسکين بيماري مي شوند . گاه تزريق موضعي استات هيدروکورتيزون ضروري است .
پارگي وتر عضله دوسر بازو
وتر سر بزرگ عضله دوسر بازو که درون ناودان دوسر قراردارد ممکن است در اثر مرور زمان دچار دژنرسانس شود و يا وجود زائده هاي استخواني در کناره هاي اين ناودان باعث ساييدگي آن شود. انقباض نا گهاني عضله مثلاً در اثر بلند کردن جسم سنگين موجب پارگي وتر مي شود .
نشانه هاي باليني
بيماري غالباً در افراد 50 تا 60 ساله ديده مي شود. درد شديد و نا گهاني که پس از مدت زمان کوتاهي از شدت آن کاسته مي شود از علايم برجسته بيماري است و خود بيمار غالباً پاره شدن وتر را احساس مي کند. قدرت خم کردن بازو و چرخش ساعد به بيرون کاهش مي يابد. بازو تغيير شکل مي دهد و برجستگي بيضي شکل سطح پيشين آن از بين مي رود و در عوض برجستگي گردي در نيمه پاييني آن مشاهده مي شود. حساسيت موضعي در محل پارگي وجود دارد. دامنه حرکات شانه طبيعي است. در روز بعد از پارگي ٬ خونمردگي فراوان در نيمه بالايي بازو نمايان مي شود. به ندرت پارگي در وتر انتهاي پاييني عضله دوسر اتفاق مي افتد که در اين حالت نيز قدرت خم کردن بازو و چرخش ساعد به بيرون کاهش مي يابد. در اينجا برخلاف پارگي قبلي ٬ عضله در بالا جمع مي شود و برجستگي گردي در نيمه بالايي بازو به وجود مي آيد .
درمان
عبارت است از ترميم پارگي به وسيله عمل جراحي بعضي متخصصين با توجه به اينکه پارگي ا کثراً در افراد مسن پديد مي آيد و ناتواني ناشي از آن زياد نيست عمل جراحي را ضروري نمي دانند .
آرتريت دژنراتيومفصل استرنوکلاويکولارDegenerative Arthritis of the Sterno Clavicular Joint
بيماري نسبتاً نادري است . درد و تورم در انتهاي داخلي استخوان کلاويکل در محل مفصل وجود دارد و کنارهها مفصل برجس ته و ناهموار و حساس است . گاه تورم مفصل به صورت حاد بروز مي کند و به تدريج تخفيف مي يابد و در بعضي موارد بخشي از سندرم تيتز (Tietz's Syndrome) که درد و تورم و حساسيت در محل تلاقي دنده دوم و سوم باجناغ سينه است ٬ به شمار مي آيد .
درمان
گرم نگه داشتن محل درد و داروهاي ضدتورم به تسکين بيماري کمک مي کند و به ندرت تزريق هيدروکورتيزون در درون مفصل لازم مي آيد .
آرتريت دژنراتيومفصل آکروميوکلاويکولار Degerative Arthritis of Acromio Calvicular Joint
اين بيماري به مراتب شايعتر از ناراحتي قبلي است و بيشتر نزد افراد مسن ديده مي شود و يکي از علل شايع دردهاي شانه است . بيماري بيشتر در مردان بخصوص ورزشکاران و يا افرادي که بنا به موقعيت شغلي در معرض ضربه هاي مکرر به مفصل هستند ديده مي شود .
در معاينه ؛ کناره هاي مفصل برجسته و ناهموارند و فشار روي مفصل ايجاد درد مي کند. حرکات شانه بخصوص دور و نزديک کردن بازو در جلوي سينه باعث درد شانه مي شوند. و گاه بيمار از درد شانه در موقع خوابيدن شکايت دارد (در حالت نزديک کردن بازو و قرار گرفتن آن در جلوي سينه و زير بدن ).
نشانه هاي راديولوژيک
در مراحل اوليه ٬ تغييرات مشخصي وجود ندارد ولي در مراحل پيشرفته کم شدن فاصله مفصلي و اسکلروز اطراف آن ديده مي شود. شدت درد غالباً بستگي به تغييرات مشهود در پرتونگاري ندارد .
درمان
درمان غيرجراحي : گرم نگه داشتن محل درد ٬ داروهاي ضدتورم ، تزريق درونمفصلي هيدروکورتيزون غالباً مؤثر است
.
درمان جراحي : در مواردي که درمانهاي فوق مؤثر واقع نشوند برداشتن يک تا دو سانتيمتر از انتهاي بيروني استخوان کلاويکل به تسکين درد کمک مي کند .
آرتريت دژنراتيومفصل شانه Degenerative Arthritis of the Shoulder Joint
استئوآرتريت مفصل شانه در مقايسه با ساير مفاصل کمتر ديده مي شود. در معاينه بيماران ، ا کثراً سابقه ضربه هاي قديمي شانه ، پارگي کلاهک چرخاننده وجود دارد
.
نشانه هاي باليني
بيماران را ا کثراً افراد 50 سال به بالا تشکيل داده ٬ از درد و محدوديت حرکات مفصلي شکايت دارند. در معاينه فيزيکي حرکات شانه بخصوص حرکات چرخشي محدود و دردنا ک است .
درمان
درمانهاي طبي : شامل داروهاي ضدالتهابي غيراستروئيدي ٬ فيزيوتراپي و تزريق داخل مفصلي استروئيدها غالباً مفيد واقع مي شود .
درمانهاي جراحي : در صورتي که درمانهاي طبي مفيد واقع نشده و درد و ناراحتي بيمار شديد باشد ٬ اقدام به تعويض مفصل مي نماييم .
آرتريت روماتوئيد شانه Rheumatoid Arthritis of the Shoulder
آرتريت روماتوئيد ممکن است شانه را نظير ساير مفاصل بدن مبتلا کند. بيماري ممکن است مفصل شانه ٬ مفصل آکروميو ر (Acromioclavicular) را مبتلا کرده و يا بورسهاي اطراف شانه را گرفتار نمايد. گاه بيماري باعث پارگي کلاهک چرخاننده بازو و يا سر بلند تاندون عضله دوسر بازويي مي گردد .
*آرتريت روماتوئيد در ناحيه شانه علاوه بر درگيري مفصلي ممکن است باعث بورسيت ساب آکروميال نيز بشود .
نشانه هاي باليني
آرتريت روماتوئيد معمولاً ساير مفاصل بدن را مبتلا کرده است . بيمار از درد و محدوديت حرکات شانه شکايت دارد. بيماران غالباً شکايت دارند که قادر به شانه کردن موهاي سر و شستن پشت در موقع استحمام نمي باشند . بيماري ممکن است هر دو شانه را مبتلا سازد .
نشانه هاي راديولوژيک
علايمي نظير آنچه در آرتريت روماتوئيد ساير مفاصل وجود دارد ديده مي شود. استئوپروز استخوانهاي تشکيل دهنده مفاصل در مراحل اوليه و کم شدن فاصله مفصلي ٬ خوردگي غضروف مفصلي و پيدايش کيستهاي استخواني مجاور مفصل در مراحل پيشرفته ديده مي شود .
درمان
درمانهاي طبي : درمان بيماري اصلي ضروري است . تزريق متيلپردنيزون در مفصل شانه و يا در بورس زير آکروميون گاه براي تسکين درد و علايم بيماري مفيد است. فيزيوتراپي رل مهمي در تسکين درد و بهبود حرکات مفصلي دارد .
درمانهاي جراحي : ا گر سينويت مفصلي عليرغم درمانهاي طبي بهبود نيابد سينوکتومي شانه پيشنهاد مي گردد. ضمن سينوکتومي در صورت وجود پارگي در کلاهک چرخاننده بايد ترميم گردد . در صورت انهدام غضروف مفصلي شانه ٬ جوش دادن شانه يا تعويض کامل شانه پيشنهاد مي گردد. برداشتن 5/1 سانتيمتر از انتهاي خارجي کلاويکل عمل انتخابي در صورت ابتلاي مفصل آ کروميو کلاويکولار است
سل مفصل شانه
مانند درگيري ساير قستهاي اسکلت ٬ سل شانه ثانويه به سل ريه مي باشد؛ گرچه شيوع آن در مقايسه با سل ستون فقرات و مفاصل هيپ و زانو به مراتب کمتر است. سل شانه به دو صورت خشک (Carries Sicca) يا تر ديده مي شود. در نوع خشک ترشحات چرکي وجود ندارد ولي در نوع دوم ترشحات چرکي درون مفصل جمع شده و ممکن است به خارج سر باز کند .
سل شانه
* سل شانه در بعضي موارد فاقد ترشحات ا گزوداتيو و به صورت خشک (Carries Sicca) ديده مي شود .
* آتروفي شديد عضلاني و از بين رفتن حرکات مفصل از مشخصات سل شانه است .
* درمان سل شانه در بسياري از موارد نيازمند عمل جراحي خشک کردن مفصل است .
نشانه هاي باليني و راديولوژيک
مشابه درگيري سل ساير قسمتهاي اسکلت علايم باليني شامل درد التهابي و محدوديت حرکتي است . علايم عمومي سل چندان شديد نمي باشد. در مشاهده علاوه بر تورم مفصلي آتروفي نسبتاً شديد عضلات شانه وجود دارد. در لمس حساسيت منتشر در اطراف مفصل وجود داشته و حرکات در همه جهات محدود و دردنا ک است . در راديوگرافي مانند سل ديگر مفصلهاست و در مراحل اوليه ٬ استئوپروز استخوانهاي مجاور مفصل و در مراحل پيشرفته کم شدن فاصله مفصلي ٬ ناهمواري سطوح مفصلي و گاه تشکيل آبسه هاي سلي در درون استخوان بازو ديده مي شود (شکل).
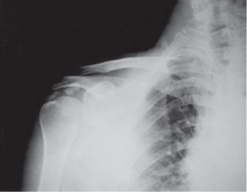
شکل : سل شانه
درمان
درمان طبي : مانند سل ديگر مفصلهاست و در بخش عفونتهاي استخواني به تفصيل بحث شده است. بي حرکت کردن مفصل به وسيله گچ اسپيکا در حالي که بازو در حالت دور شده قرار دارد ٬ از درمانهاي طبي است. بعضي متخصصين بي حرکت کردن در باند سه گوش (Sling) را کافي مي دانند .
درمان جراحي : در مواردي که عليرغم درمانهاي طبي و بي حرکتي ٬ فيستول چرکي بهبود نيابد و يا اينکه درد و ناراحتي بيمار ادامه يابد بايد اقدام به منجمد کردن مفصل شانه کرد (Arthrodesis) .
بيماريهاي وتر عضلات کلاهک چرخاننده
بيماريهاي مربوط به اين تاندونها يک گروه عمده از علل درد شانه را در بالغين بخصوص بعد از سن چهل سالگي تشکيل مي دهد .
رسوب کلسيم و ورم حاد کلاهک چرخاننده
علت اين بيماري هنوز به طور دقيق شناخته شده نيست ولي تئوريهايي از قبيل دژنرسانس اوليه تاندون و يا متاپلازي بافتي را مطرح کرده اند که به دنبال بروز اين حالات رسوب کلسيم اتفاق مي افتد. معمولاً رسوب کلسيم در 5/1 سانتيمتر انتهايي تاندونهاي کلاهک چرخاننده ؛ جايي که از نظر خونرساني نسبتاً فقير است رخ مي دهد. اين بيماري خود به خود خوب شونده Self Limitin بوده و معمولاً پس از گذشت يک الي دو سال کلسيم رسوب يافته جذب شده و به جاي آن نسج جوشگاهي تشکيل مي شود .
نشانه هاي باليني
اين بيماري در کشورهاي غربي شايع است ولي در ايران از شيوع کمتري برخوردار است . بيماري در سفيدپوستان بيش از سياهان ديده مي شود و غالباً در افراد بين 25 تا 50 سال شايع است . مردان بيشتر از زنان دچار اين بيماري مي شوند. بيماري داراي سه مرحله (فاز) جدا گانه است : مرحله اول يا فاز تشکيل (Formative) که طي آن کلسيم تدريجاً در ضخامت تاندونهاي کلاهک چرخاننده رسوب مي کند. در اين مرحله بيمار عمدتاً يک درد مکانيکي دارد. گاه بيماري در هر دو شانه بروز مي کند . مرحله دوم يا فاز ثبات که درد مزمن خفيفي احساس مي شود . مرحله سوم يا فاز جذب (Resorptive) ، در اين مرحله با هجوم بافت جوشگاهي ( گرانولاسيون) کلسيم رسوب کرده ابتدا حالت خميري شکل پيدا کرده و نهايتاً جذب مي شود . در اين مرحله حالت التهابي وجود داشته و ممکن است با تشکيل آبسه شيميايي (Chemical Abscess) بيمار به طور ناگهاني دچار درد شديد با حالت ضرباني (Throbbing Pain) و دلزننده مي شود. بي حرکتي در تسکين درد تأثير نداشته و بيمار شبانه روز احساس درد مي کند. با جذب کلسيم تدريجاً درد بيمار از بين مي رود .
نشانه هاي راديولوژيک
رسوب کلسيم در زير زائده آ کرميون مشاهده مي شود )شکل).

شکل : رسوب کلسيم در زير زائده آکروميون
درمان
در مرحله اول يا فاز تشکيل و مرحله دوم درمان شامل تجويز داروهاي ضد درد غيراستروئيدي و فيزيوتراپي است. در اين مرحله بهتر است تا حد امکان از انجام عمل جراحي خودداري نمود. در فاز سوم که با التهاب و درد شديدتري همراه است تزريق کورتيکواستروئيد در بورس زير آکروميون و شستشو با نرمال سالين از طريق سرنگ ممکن است با خارج کردن کلسيم خميري شکل باعث تسکين درد شود. ا گر درد بيمار مدت طولاني ادامه يابد عمل جراحي به منظور خارج کردن کلسيم ضرورت پيدا مي کند .
رسوب کلسيم در تاندونهاي کلاهک چرخاننده
*رسوب کلسيم با مکانيزم ناشناخته اي در انتهاي تاندونهاي کلاهک چرخاننده رخ داده است و باعث درد و ناراحتي مي شود .
*بيماري داراي سه مرحله است : فاز تشکيل ، فاز ثبات و فاز جذب ، نهايتاً خودبخود کلسيم رسوب کرده جذب شده و درد از بين مي رود .
* در مرحله جذب به علت التهاب و ايجاد آبسه شيميايي ممکن است بيمار با درد حاد بسيار شديد مراجعه کند .
شانه منجمد Frozen Shoulder
تعريف : شانه منجمد يا کپسوليت چسبنده به حالتي اطلاق مي شود که حرکات مفصل شانه در همه جهات محدود شده و علت آن ايجاد فيبروز در کپسول مفصلي است .
سبب شناسي
اين بيماري به دو دسته اوليه يا ايديوپاتيک و ثانويه تقسيم مي شود. نوع ثانويه متعاقب يک ضربه شديد يا عمل جراحي بر روي شانه رخ مي دهد ولي در نوع اوليه علت مشخصي معمولاً يافت نمي شود. از لحاظ تغييرات آسيب شناسي دو گروه مشابه بوده و شامل کم شدن حجم مفصل به علت فيبروز کپسول مفصلي است . اين بيماري در خانمها به مراتب شايع تر بوده و اغلب در دهه 5 و 6 زندگي ديده مي شود .
* نوع ايديوپاتيک ا گرچه عامل مستقيمي يافت نمي شود ولي عوامل زمينه اي متعددي مانند ناراحتيهاي قلبي ٬ مغزي ، گردني و غيره احتمالاً با تحريک رفلکسهاي عصبي در ايجاد فيبروز در کپسول مفصل شانه نقش دارند . زمينه هاي رواني در بسياري از موارد وجود دارند .
* در نوع ثانوي عواملي مانند ضربه، اعمال جراحي شانه يا بي حرکتي طولاني شانه باعث ايجاد شانه منجمد مي شوند .
عوامل زمينه اي متعددي نظير اعمال جراحي قلب ٬ بيماريهاي اعمال جراحي مغز ٬ برداشتن سرطان پستان ٬ ديسکوپاتي گردن ٬ ديابت و غيره در پسزمينه اين بيماران ممکن است وجود داشته باشد ٬ بهعلاوه بسياري از اين افراد از لحاظ رواني و شخصيتي زمينه اضطراب يا افسردگي دارند .
نشانه هاي باليني
از لحاظ باليني بيماري داراي سه مرحله مي باشد. در مرحله اول که با التهاب پرده مفصلي و شروع فيبروز در کپسول مفصل همراه است بيمار از درد دايمي بخصوص شبها شا کي است. مرحله دوم با محدود شدن پيشرونده حرکات شانه همراه بوده و درد در اين مرحله ثابت است و يا به تدريج از شدت آن کاسته مي شود. در مرحله سوم تدريجاً حرکات شانه به حالت اوليه برمي گردد ٬ ا گرچه ممکن است اين مرحله تا دو سال يا بيشتر طول بکشد و نهايتاً نيز درجاتي از محدوديت حرکت باقي بماند .
شانه منجمد از نظر باليني داراي سه مرحله است: مرحله درد و محدوديت پيشرونده حرکات در همه جهات . سپس کاهش درد و محدوديت بيشتر حرکات و نهايتاً در مرحله سوم بتدريج دامنه حرکات مفصل اعاده مي گردد .
تشخيص باليني در مرحله اول ممکن است دشوار باشد و با ورم مزمن تاندونهاي کلاهک چرخاننده اشتباه شود. کليد تشخيص محدوديت پاسيو حرکات مفصل شانه در همه جهات بخصوص حرکات چرخشي مي باشد . براي تأييد تشخيص مي توان از آرتروگرافي استفاده کرد که کاهش واضحي در حجم مفصل را نشان مي دهد .
* تشخيص افتراقي اين بيماري با ساير علل درد شانه محدوديت پاسيو حرکات شانه بخصوص حرکات چرخش به خارج و چرخش به داخل مي باشد .
درمان
بسته به مرحله بيماري متغير است ولي اصل ثابت در هر سه مرحله تشويق و آموزش صحيح بيمار در جهت انجام تمرينات کششي شانه مي باشد که بايد به صورت يک برنامه منظم توسط فيزيوتراپيست به بيمار آموزش داده شود و خود بيمار آنها را روزانه انجام دهد( شکل ).
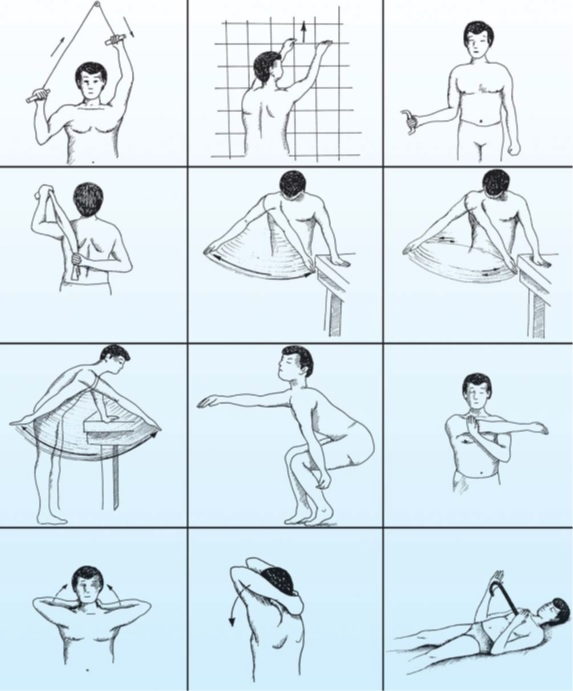
شکل :ورزشهاي شانه
اقدام بعدي در صورت عدم بهبودي درد و ناراحتي بيمار ٬ تزريق کورتيکوستروئيد و ماده بي حسي طويل الاثر داخل مفصل شانه مي باشد. همزمان مي توان از مانيپولاسيون شانه در زير بي هوشي به منظور آزاد کردن چسبندگيها و در نتيجه افزايش دامنه حرکت بيمار نيز استفاده کرد. معمولاً اقدام اخير در مرحله دوم و سوم بيماري توصيه مي شود. امروزه آزادسازي کپسول فيبروزه از طريق آرتروسکوپيک انجام مي شود و در موارد نادر ممکن است عمل جراحي باز نيز ضرورت پيدا کند. به نظر مي رسد که اقدامات فوق باعث برگشت سريعتر دامنه حرکت مفصلي مي شوند. از سوي ديگر باتوجه به اينکه در تعداد قابل توجهي از اين بيماران علل رواني دخالت دارد. تجويز داروهاي ضدافسردگي و ضداضطراب و در صورت لزوم مشاوره روانپزشکي مي تواند مفيد واقع شود. پيش آ گهي طولاني مدت بيماري خوب بوده و در ا کثريت موارد حدود 80 درصد دامنه حرکت مفصل شانه اعاده مي گردد .
* اصول درمان شامل برطرف کردن زمينه بيماري در صورت امکان ، انجام تمرينات کششي منظم توسط بيمار ٬ تزريق کورتيکوستروئيد داخل مفصل و نهايتاً مانيپولاسيون شانه در زير بيهوشي است .
سندرم گير کردن تاندونهاي کلاهک چرخاننده Impingement Syndrome
سبب شناسي
وضعيت تشريحي تاندونهاي کلاهک چرخاننده به گونه اي است که در جريان حرکات روزمره که مستلزم بالا بردن اندام فوقاني مي باشد ٬ اين تاندونها در معرض گير کردن بين قسمت فوقاني استخوان بازو و زائده آ کروميون مي باشند. اين مطلب بخصوص در مورد تاندون سوپراسپيناتوس صادق است . عواملي نظير شکل غيرطبيعي زائده آ کروميون (شکل 11-9 ) ٬ انجام فعاليتهاي مکرر در وضعيت Overhead ، ورزشهايي نظير تنيس و شنا موجب افزايش گير کردن تاندونها شده که نهايتاً باعث ايجاد التهاب تاندون ٬ تورم بورس زير آ کروميون ٬ دژنرسانس و اختلال عملکرد تاندوني مي شود. ايجاد تغييرات فوق با افزايش حجم عناصر موجود در زير زائده آکروميون باعث تشديد گير کردن (Impingement) و در نتيجه ايجاد يک چرخه معيوب مي شود .
* گير کردن مکرر تاندونهاي کلاهک چرخاننده در زير زائده آ کروميون که به طور طبيعي اتفاق مي افتد با وجود عواملي نظير شکل غيرطبيعي زائده آ کروميون و استفاده بيش از حد (Overuse) ميتواند منجر به دژنرسانس و نهايتاً پارگي اين تاندونها گردد. التهاب بورس ساب آکروميال نيز به دنبال ضايعات تاندوني به وجود آمده و منجر به تشديد علايم مي شود .
در اين حالت دور کردن شانه در دامنه (45-120) دردنا ک بوده و خارج از اين دامنه درد چنداني احساس نمي شود . گاه به دنبال ضربه يک پارگي وسيع تاندوني رخ داده که از نظر باليني حالت فلج کاذب (Pseudoparalysis) به وجود مي آيد . در اين حالت بيمار قادر به حرکت شانه نبوده و علامت افتادن بازو (Drop Arm Test) مثبت است .
تشخيص افتراقي
سندرم Impingement با آرتريت مفصل آ کروميوکلاويکولار، استئو آرتریت گلنوهومرال و شانه منجمد ممکن است اشتباه شود.
* درد شانه به هنگام بالا بردن اندام و چرخش به داخل که تدريجاً به وجود مي آيد از علايم سندرم Impingement است .
* گاه درد وضعف عضلاني به صورت حاد به دنبال تروما يا بلند کردن جسم سنگين رخ مي دهد. در پارگيهاي وسيع تاندوني ممکن است حالت فلج کاذب (Pseudoparalysis) به وجود آيد .
* سندرم قوس دردنا ک (درد در 45 تا ° 120ابدا کسيون) از علايم تيپيک ولي غيرثابت اين بيماري است .
نشانه هاي راديولوژيک
در راديوگرافي روبرو معمولاً علامتي وجود ندارد ولي انجام راديوگرافي نيمرخ حقيقي اسکاپولا جهت بررسي شکل غيرعادي زائده آ کروميون و وجود Spur در لبه قدامي آن ضروري است . آرتروگرافي و MRI جهت تشخيص پارگي تاندونهاي کلاهک چرخاننده ضروري است .
درمان
کاهش فعاليتهاي سنگين ٬ فيزيوتراپي و داروهاي ضدالتهابي غيراستروئيدي معمولاً باعث بهبود مي شود . تزريق کورتيکوستروئيد طويلالاثر مثل متيل پردنيزولون استات داخل بورس ساب آکروميال باعث کاهش التهاب بورس و بهبود نسبي علايم خواهد شد. با اين حال ٬ تزريق مکرر مي تواند باعث افزايش دژنرسانس تاندون و پارگي آن بشود. در صورتي که 6 تا 12 ماه درمان مؤثر واقع نشد ٬ بخصوص ا گر شکل زائده آکروميون از انواع غيرطبيعي باشد لازم است بيمار تحت عمل جراحي قرار گيرد. در اين عمل بورس ملتهب و نسوج دژنره برداشته شده ٬ لبه قدامي آ کروميون تراشيده مي شود (آ کروميوپلاستي) و پارگي تاندون ترميم مي شود. اين عمل ممکن است به صورت جراحي باز و يا با آرتروسکوپي انجام شود .
* درمان اوليه غيرجراحي است و در ا کثريت موارد مي تواند باعث کاهش درد و ناراحتي بيمار شود .
* عدم پاسخ مناسب درماني بعد از شش تا دوازده ماه انجام عمل جراحي را ضروري مي سازد .
سندرم شانه اي دستي Hand Shoulder Syndrome
سندرم شانه اي دستي يک ناراحتي دردناک شانه است که با درد ٬ تورم و محدوديت حرکات انگشتان دست همراه است .
سندرم شانه اي- دستي
* سندرم شانه اي دستي يک نوع خاصي از ديستروفي رفکسي سمپاتيک است که طي آن علايمي مشابه به بيماري شانه منجمد همراه با درد و تورم غيرگوده گذار در دست آناتوميک (Hand) به وجود مي آيد .
* معمولاً علت زمينه اي يک بيماري دردناک شانه و يا يک پاتولوژي دوردست است .
* در درمان اين بيماري علاوه بر فيزيوتراپي بلوک عقده اي سمپاتيک گردن کمک کننده مي باشد .
سبب شناسي
اين سندرم در حقيقت بازتابي از ديستروفي سمپاتيک (Reflex Sympathetic Dystrophy) است و ممکن است متعاقب بيماريهاي دردناک شانه و يا بيماريهايي که درد آنها به شانه انتقال مي يابد مثل انفارکتوس ميوکارد، پلورزي، ساير ضايعات دردنا ک داخل قفسه صدري، پارگي ديسک بين مهره اي گردن و استئوآرتريت گردن به وجود آيد . گاه علت بيماري بخوبي معلوم نيست .
نشانه هاي باليني
درد و محدوديت حرکات شانه همراه با درد ٬ محدوديت حرکات مفصلي انگشتان و تورم منتشر که گوده نمي گذارد از علايم برجسته اين سندرم است . اين علايم ممکن است به طور حاد و يا تدريجي خودنمايي کند. علايم بيماري ممکن است در دست و شانه به طور همزمان و يا يکي قبل از ديگري تظاهر کند. علايم اين سندرم غالباً پس از 3-6 ماه بتدريج بهبود مي يابند. آتروفي دست و محدوديت حرکات مفصلي و تغيير شکل ناشي از آن (فلکسيون مفاصل P.I.P و D.I.P و ا کستانسيون مفاصل ) بتدريج و ظرف 1-2 سال برطرف مي شود. تغييرشکل مفصلي ممکن است براي هميشه بر جاي بماند .
پيش آ گهي بيماري رويهمرفته خوب است ٬ گرچه بهبودي تدريجي و طولاني است . بيماران عصبي به علت درد ٬ همکاريهاي لازم در حرکت درماني را نکرده که منجر به تغيير شکل مفاصل آنها مي گردد .
نشانه هاي راديولوژيک
استئوپروز در استخوانهاي مجاور مفصلي وجود دارد، ولي تغييرات مرضي در مفاصل ديده نمي شود .
درمان
- تجويز داروهاي مسکن و ضدالتهابي غيراستروئيدي .
- فيزيوتراپي : حرکات ا کتيو و پاسيو مفاصل شانه و انگشتان دست بايد به صورت ملايم و مداوم انجام گيرد. قبل از انجام اين حرکات براي تسکين درد ممکن است برحسب تحمل بيمار از سرما و يا گرماي موضعي استفاده نمود .
- بلوک کردن شبکه سمپاتيک گردن و يا شبکه بازويي در بعضی از موارد مؤثر است .
پرسش : در بيمار مبتلا به پارگي بلند تاندون باي پاس چه حرکاتي ضعيف مي شود؟
-